ザイゴマインプラントに関連した論文
本日紹介する論文は、

~はじめに~
今回ご紹介するのは2023年11月にInternational Journal of Implant Dentistryにて報告されたこちらの論文です。ZAGA分類ができる前の術式(OST)とZAGA分類に基づく術式(Anatomy‑Guided)を比較し、インプラント生存率(最大100%)や合併症(例:副鼻腔炎、軟組織感染、知覚障害)の発生率を詳細に解析したシステマティックレビューです。ザイゴマインプラント(Zygomatic Implants, ZIs)の異なる手術手技(特に従来法vs ZAGAアプローチ)によるインプラント生存率、術後合併症にどのような違いがあるのか評価する事を目的としています。術後6ヶ月までのフォローのデータで作成しているため、長期的な合併症に関しては不明な点があるものの術後半年以内にどのような合併症が出るか、および術式によるリスクを比較されております。特にザイゴマ インプラントの利点である即時荷重に対してどちらが有利かなどが明らかにされております。まだZAGAの術式に馴染みのない先生方や現在ザイゴマ インプラントの治療をされている先生方、これからザイゴマインプラントを用いた治療を始める先生方には是非読んで頂きたい論文です。
~背景~
ザイゴマインプラント(ZI)は、1988年にブローネマルク(Brånemark)によって、腫瘍切除および上顎部分切除を受けた患者のリハビリテーションを目的として、体系的に導入された。その後、無歯顎の上顎に対して、長いインプラントを頬骨に固定源として利用するという新たな概念が提案された[1]。
5年以上の追跡期間を経て、52本のザイゴマインプラント(ZI)に対して96%の成功率が報告され、大規模な骨移植を行うことなくインプラント治療を可能にする代替手技として注目された。
ブローネマルクの従来法(クラシックアプローチ)は2回法であり、2本のZIを小臼歯/大臼歯部に埋入し、前方部に2〜4本の通常のインプラント(RI)を併用して、遅延補綴を行うというものだった[2]。
2006年以降、BedrossianやChowらの研究により、ZIの即時荷重・即時機能の信頼性が実証され、従来の骨移植を伴う手技と比較して、患者にとって大きな利益があることが明らかとなった[3,4]。
その後、クラシックアプローチはさらに発展し、「クアッド(Quad)アプローチ」と呼ばれる術式が登場しました。これは、前方および後方いずれにも通常のインプラントが埋入できないほど重度に萎縮した上顎に対し、左右に2本ずつ、計4本のZIを埋入する方法であった[5]。
【従来法(Original Surgical Technique, OST)の変遷】
ブローネマルクのOSTでは、上顎洞の外側に大きな骨切開(ラテラルオステオトミー)を行ってインプラントを埋入した。補綴的な観点からは、アクセスホールはできるだけ後方かつ歯槽頂の中央に近い部位が望ましいとされ、第2小臼歯付近からスタートすることが一般的だった[2]。
これにより、インプラントのプラットフォームは、歯槽頂の口蓋側から出現し、頬骨歯槽稜に沿って上顎洞内を通過し、最終的に頬骨に固定されるという特性を持っていた[6]。
その後、多くの臨床家により、上顎洞の位置や歯槽頂部からの出現部位を個別の解剖学的・補綴的条件に適合させるため、さまざまな改良が加えられ、OSTの定義も多様化していった[3,7-10]。
中でも、StellaとWarnerは頬側陥凹の強い上顎洞に対して、サイナススロットテクニックを考案した。これは従来のような上顎洞開窓を避け、洞粘膜をリフトしてインプラントを挿入する方法で、小さな開口部(アンチロストミー)を利用し、ドリルの方向を導く設計だった[11]。
また、2003年にはBoyes-Varleyらが、術野へのアクセス性を向上させ、術後の合併症を減少させるためにOSTを修正し、インプラントヘッドの角度を55°に変更した[12]。さらに、ZIを前方や傾斜埋入インプラントの失敗時のレスキューインプラントとして位置づけることも提案されている[13]。
2008年、Maloらは、エクストラマキシラリーアプローチ(Extra-Maxillary Approach)を提唱し、ZIの埋入軌道を上顎洞を通らず頬骨に限定し、上顎外側壁の溝に沿って配置することで洞炎のリスクを回避する手法を提示した[9]。
この他、臨床研究では明確に記載されていないこともあるが、歯槽頂の削合(Crestal Reduction)を行う手技も一部で実施されている[14]。
【ZAGAの登場】
2010年、Aparicioらは、200例のCT画像解析に基づき、「Zygomatic Anatomy-Guided Approach (ZAGA)」分類を発表した[15]。このアプローチは、フラットな上顎壁から強く陥凹・萎縮した解剖形態まで、各患者の解剖学的構造に応じた埋入軌道の個別設計を目的としている。
補綴的・バイオメカニカル的・解剖学的因子を総合的に考慮し、ZIの埋入起始点は、歯槽突起や基底骨の垂直・水平的吸収、前方上顎壁の形状に依存して決定される。
このZAGA分類は、現在では教育・臨床判断の場面で広く使用されるようになった[16]。
【問題提起と本研究の目的】
著者らは、OSTとZAGAに明確な定義上の線引きがないことを認識しています。OSTは元来、解剖学的構造に即した明確な定義を持たない総称的な手技である一方、ZAGAはより具体的に形態に応じたインプラント設計を提案するものである。
これまでのシステマティックレビューの多くは、クラシックアプローチ vs Quadアプローチ、ZI vs ノーマルインプラントなどの比較に焦点を当てており、OSTとZAGAの比較に特化したものは存在しない[17,18]。
また、様々な手技において、上顎洞炎、口腔内軟組織感染、神経障害、口腔洞瘻、外出血、補綴トラブルなどの合併症が報告されている[19,20]。
したがって、本研究の目的は、OSTとZAGAを比較し、ZIの生存率と合併症率をシステマティックに評価することである。
~方法~
方法(Methods)
このシステマティック・レビューは、PRISMA(Transparent Reporting of Systematic Reviews and Meta-Analyses) ガイドラインに準拠して実施された[21]。
PICO 質問
本研究の焦点となる PICO(Population, Intervention, Comparison, Outcome) 質問は以下のとおりである:
「上顎に先天的または後天的な欠損や萎縮がある患者(P)に対し、ザイゴマインプラントを埋入した場合(I)、従来法(OST)と解剖学的ガイド法(AGA)のどちらの術式がインプラントの生存率においてより予測可能性が高いか(C・O)?」
副次的な研究課題として、2つの術式間の合併症率およびインプラントに関連するQOL(生活の質)も比較された。
検索戦略(Search strategy)
この系統的検索は以下のデータベースで実施された:
PubMed MEDLINE
SCOPUS
Web of Science
使用された検索語は、焦点となる質問に基づき以下の通りである:
("zygomatic" OR "zygoma" OR "zygomaticus") AND ("dental implant" OR "dental implants") NOT "animal" NOT "cadaver"
検索期間:2000年1月~2022年8月
対象:英語またはドイツ語で発表されたヒトを対象とした研究
データベースごとに検索戦略や用語が若干調整された
選定基準(Inclusion criteria)
以下の基準をすべて満たす文献を選定対象とした:
a.
萎縮した上顎をザイゴマインプラントで補綴(リハビリテーション)した患者を対象とする研究であること。
b.
OST(従来法) および/または Anatomy-Guided(ZAGA)術式 を手法・結果・図表・文献内で明示的に使用または記述していること。
c.
ヒトを対象とした臨床研究であり、RCT(ランダム化比較試験)、前向き研究、後ろ向き研究、症例シリーズのいずれかであること。
d.
最低5名の患者が対象で、6か月以上のフォローアップが行われていること。
e.
以下の情報が明記されていること:
参加者数
埋入インプラント数
フォローアップ期間
失敗例数
生存率
合併症の詳細
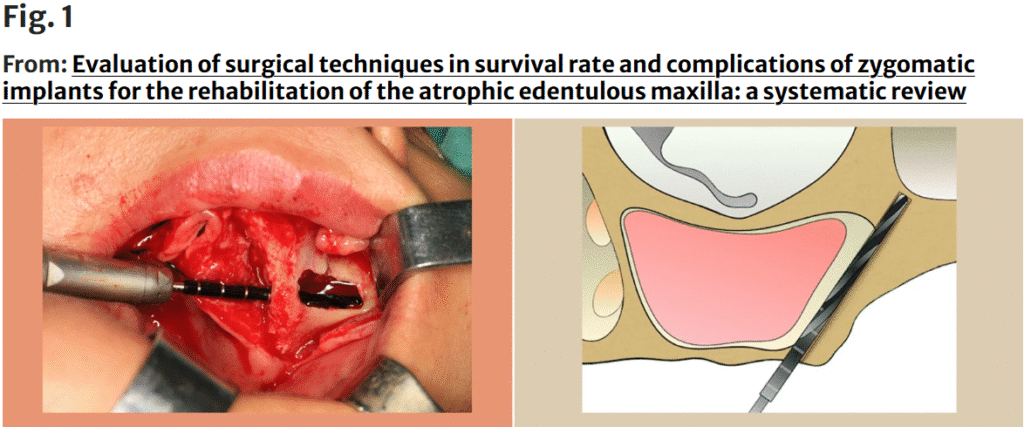
Brånemarkによる従来の術式(OST)
Brånemarkによって記述された従来のザイゴマインプラント術式(OST)は、Le Fort I型切開から始まる。
まず、全層の粘膜骨膜弁(フルシックネスフラップ)を挙上し、臼歯部(小臼歯・大臼歯領域)から頬骨本体(zygoma body)に向かうインプラントの軌道が直接確認できるようにする。
その後、上顎の外側壁から頬骨方向へ剥離を進め、頬骨領域および眼窩下神経(infraorbital nerve)の視認性を高める。
続いて、約10 mm × 5 mm のラテラルウィンドウを、ラウンドバーを用いて上顎洞の外側壁に形成する(A)。
シュナイダー膜が露出したら、慎重に内側および上方へ挙上する。
インプラントの挿入開始部(ZIのエントリーポイント)は、歯槽堤の口蓋側にラウンドバーでマーキングする。
その後、ドリル操作は歯槽堤から開始し、上顎洞を通過し、頬骨本体に向けて進行し、そして、希望する位置(上顎堤からの理想的な突出位置)までドリルを進めてインプラント窩を形成する(B)。
※図(A・B)はYiqun Wu氏により提供されたものです。
Anatomy-Guided術式(AGA)の説明
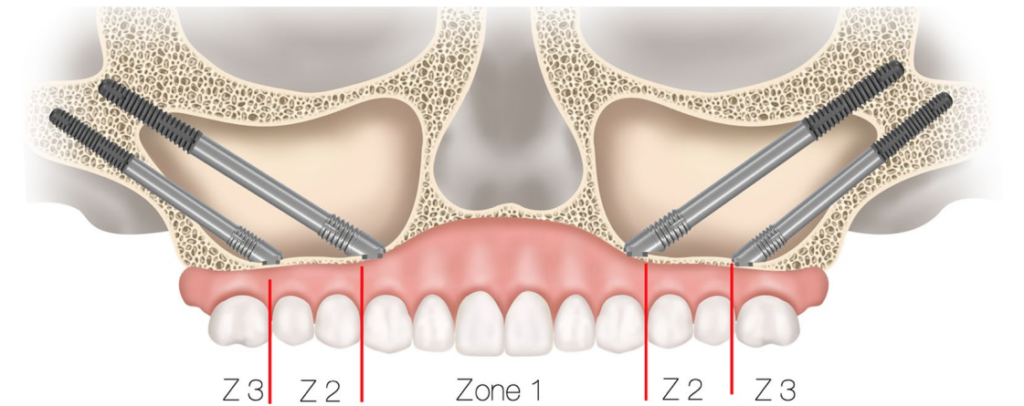
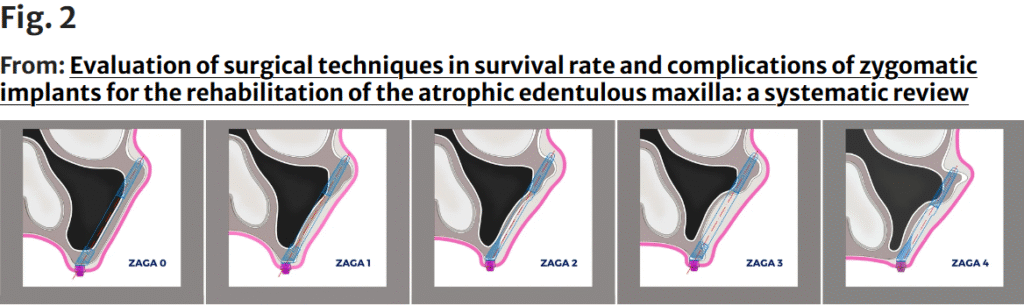
Anatomy-Guided術式は、上顎洞外アプローチ(extra-sinus approach)の進化形であり、頬骨支柱(zygomatic buttress)と歯槽堤(alveolar crest)の位置関係に基づいて、5つのタイプ(ZAGA 0~4)に分類される。
この術式では、ザイゴマインプラント(ZI)の本体の経路は以下のように多様です:
完全に上顎洞内(ZAGA 0)
上顎洞の外壁に沿う経路(ZAGA 1および2)
完全に上顎洞の外側を通る経路(ZAGA 3および4)
上顎支柱外側壁の湾曲の形状が、最終的にインプラントと上顎前壁の関係性を決定する。
術野へのアクセス方法
術野へアプローチのために、軽く傾斜をつけた口蓋側切開を、上顎結節の後方頬側から正中に向かって行う。
補綴的観点からは、インプラントの頭部(インプラントの突出部)は、歯槽堤の頂点、またはその近くに位置するのが望ましいとされている。
骨の状態に応じたインプラント経路
上顎洞底部に残存骨が十分にある場合(高さ:最低4mm、幅:6mm 以上)かつ、歯周病の既往がない患者では、エントリーポイントは歯槽堤の中央部付近に設定され、インプラントは上顎洞内からスタートする。
この場合、上顎前壁が平坦または凸状であることが条件である。一方で、歯槽堤の高さまたは厚みが不十分な場合は、上顎前壁の形状に関係なく、エントリーポイントを頬側へ移動させる必要がある。
骨形態に応じたオステオトミー設計
上顎前壁の凹状形態や新生骨の高さに応じて、オステオトミー(骨削開)は「トンネル」または「管状」に設計される[文献16, 22]。
除外基準(Exclusion criteria)
以下の条件に該当する文献は除外された:
a.
英語またはドイツ語以外の言語で発表された論文
b.
本研究の焦点となる質問と無関係なトピック
c.
レビュー論文、およびシステマティックレビュー
d.
5名未満の症例報告、フォローアップが6か月未満のケースレポート、テクニカルノート
e.
動物実験やin vitro(試験管内)研究
f.
参加者情報が不十分であり、問い合わせに対して著者からの回答が得られなかったもの
g.
同一の患者集団を対象にした先行研究(参考として保持されたが、重複のため除外)
研究の選定と質の評価(Study selection and quality assessment)
本研究では、PRISMAガイドラインに準拠し、質の評価が行われた。
データ抽出(Data extraction)
2名の査読者(PWKおよびSCF)が、前述の検索戦略によって得られたすべての研究のタイトルおよび抄録を独立にスクリーニングし、それぞれ採否を判定した。
意見が分かれた場合は、第三の査読者(BA)との話し合いにより解決された。
その後、全文の精査を行い、選定基準を満たさないもの、または除外基準に該当するものは排除された。
各研究から抽出されたデータは以下の通りであった:
a)
研究デザイン:
無作為化比較試験(RCT)
非無作為化比較試験
前向き研究
後ろ向き研究
症例シリーズ報告
b)
患者の特徴、フォローアップ期間
c)
使用されたザイゴマインプラント(ZI)の本数
ZIの長さ
通常のインプラント(RI)の本数
成功率、合併症、生存率
使用された術式
ZIのブランド名
d)
ZIに関連するすべての合併症
〜結果〜
論文選定プロセス
MedLINE、SCOPUS、Web of Scienceの各データベースから、合計1005件の論文が抽出された。
タイトルおよび抄録の精査を行い、重複論文の除外も含めて、863件の論文が除外され、147件がさらなる審査対象となった。
以下のような同一患者集団からの重複報告が特定された:
Davóらは、2010年・2013年・2015年に同一研究対象の異なるフォローアップ期間での結果を3件報告していた[23, 24, 25]。
Aparicioら(2014年)は、OST術式とAnatomy-Guided術式の両方の結果を報告したが、OSTの結果はすでに過去の研究に含まれていた[26]。
Hirschら(2004年)は、Kahnbergの研究と同じ患者集団の1年フォローアップ結果を報告していた[27]。
これらの情報に加え、手動による検索で得られた5件の研究も検討に加えられた。
最終的に、選定基準と除外基準を適用した結果、24件の論文が全文分析の対象として採択された
(以下の文献番号が該当:[2, 4, 7, 14, 19, 25, 28〜30, 31〜45])。
※図3に選定フローを示す(PRISMAフローチャート)。
システマティックレビューに含まれた24件の研究の記述的データは、表1に示されており、
2つのサブグループ(OSTおよびAnatomy-Guided)に分類されています。

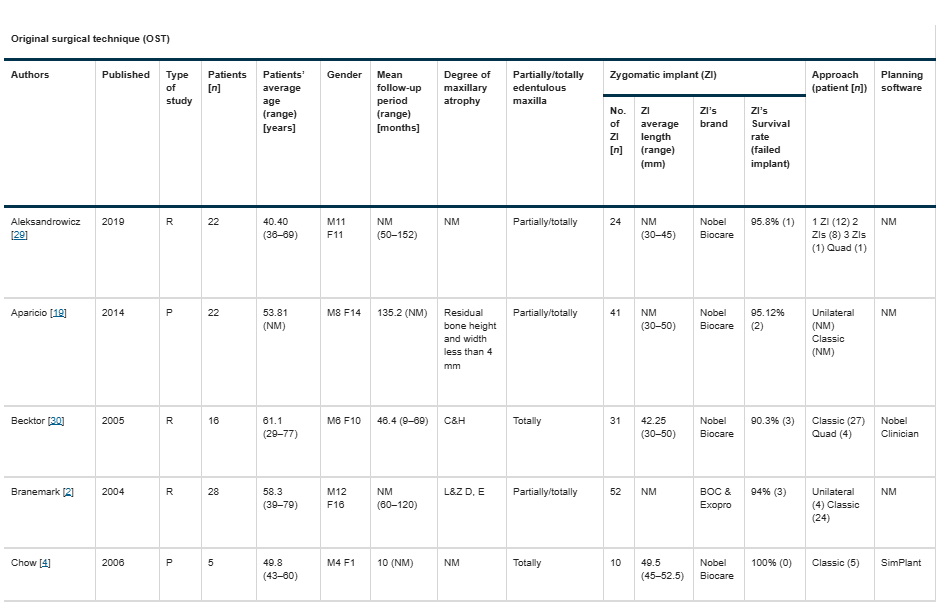
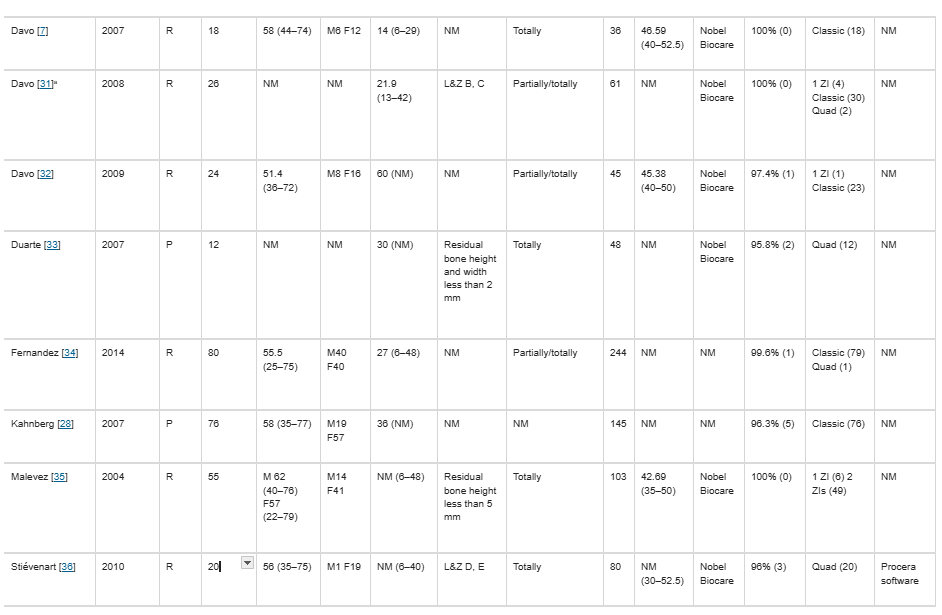
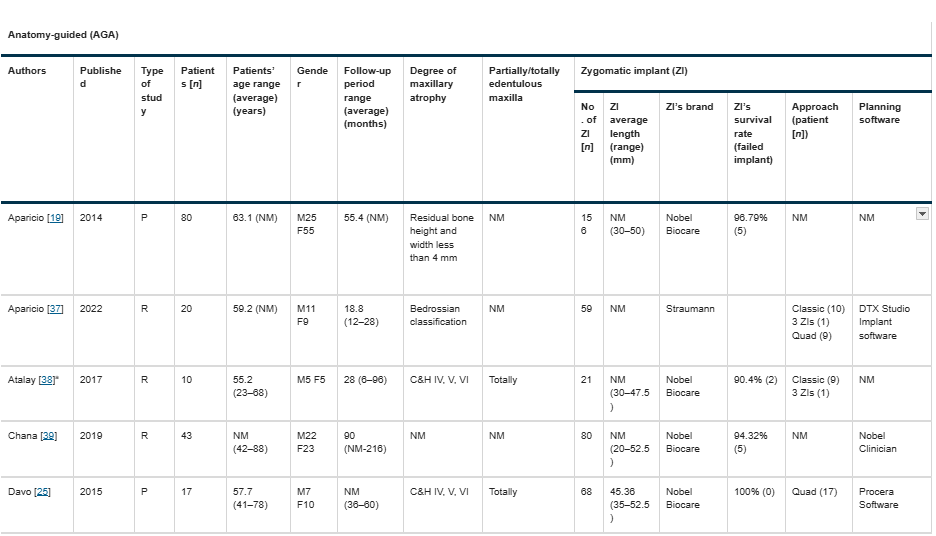
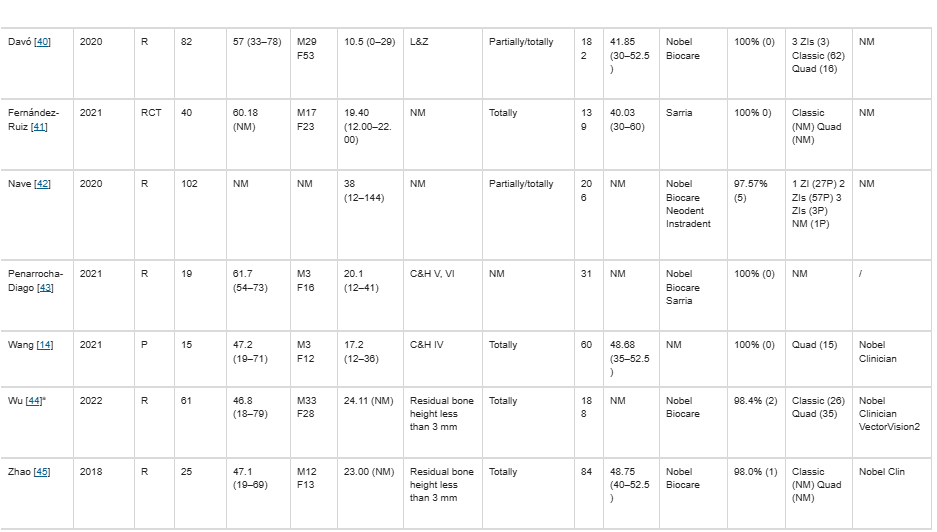
NM:記載なし(Not Mentioned)
P:患者(Patient)
a:2007年に発表された同一の研究集団に対して、2004年に行われた1年間のフォローアップ結果から抽出されたデータ
*:正確な患者数の記載がなかったため、結果から除外されたデータ
研究の特性とバイアスリスクの評価
2人のレビュアー間で、報告書の採否に関する合意が確認された。OSTとAnatomy-Guidedの両方を比較した研究は1件のみであったため、メタアナリシスは実施されなかった。データは記述統計を用いて集約・比較された。患者数、観察期間、記述方法が各研究で異なるため、統計的な異質性の評価は実施されなかった。
ZI(ザイゴマインプラント)の生存率
最終的に選定された24件の研究では、OSTおよび/またはAnatomy-Guided技術を使用し、計918名の上顎萎縮患者に対して2194本のインプラントを使用した[2, 4, 7, 14, 19, 25, 28〜45]。
ZIの生存率は、「インプラントが頬骨および歯槽骨内に留まり、機能している状態」と定義された。
OST技術
13件の研究(9件の後ろ向き研究、4件の前向き研究)
対象:404人の患者、計920本のZI
生存率:90.3%〜100%
404人のうち、
206人はクラシックアプローチ(RI併用で2本のZI)、
40人はクアッドアプローチ(4本のZI)、
85人は片側または両側頬骨に1〜3本のZIを埋入。
その他は記載なし・不明
21件のZI失敗(可動性、上顎洞炎、感染、位置異常など)
Anatomy-Guided技術
12件の研究(8件の後ろ向き、3件の前向き、1件のRCT)
対象:514人の患者、計1274本のZI
生存率:90.4%〜100%
514人のうち、
107人はクラシックアプローチ(2本のZI)、
92人はクアッドアプローチ(4本のZI)、
203人は片側または両側頬骨に1〜3本のZI
その他は記載なし・不明
20件のZI失敗(可動性、骨折、感染など)
ローディングプロトコル(即時/遅延)
ローディングプロトコルに関する情報は表2に記載されています。
Davo[32]の1件を除き、他の23件の研究ではすべてローディングの種類が報告されました。
23件中16件(OST: 5件、Anatomy-Guided: 11件)は即時荷重プロトコルを評価しており、高い生存率を報告。
OSTグループ
遅延プロトコル:7件
即時プロトコル:4件
両方を使用:1件
ローディング比率:
遅延:77.7%(680/875)
即時:22.3%(195/875)
Anatomy-Guidedグループ
遅延:1件
即時:7件
両方:4件
ローディング比率:
遅延:10.4%(132/1274)
即時:89.6%(1142/1274)
ローディングと失敗率の関係
OSTの失敗率:
遅延:2.2%(15/680)
即時:2.56%(5/195)
Anatomy-Guidedの失敗率:
遅延:1.51%(2/132)
即時:1.75%(20/1142)
合併症
詳細は表2に記載。以下は合併症の発生率(プールデータ):
OST技術
上顎洞炎:9.53%
軟組織感染:7.5%
知覚異常:10.78%
口腔洞瘻:4.58%
手術関連合併症:6.91%
補綴関連の問題:56件
Anatomy-Guided技術
上顎洞炎:4.39%
軟組織感染:4.35%
知覚異常:0.55%
口腔洞瘻:1.71%
手術関連合併症:1.6%
補綴関連の問題:104件
※多くの研究で合併症の有無が報告されていないため、これらの数値は過小評価されている可能性があります。
ZAGA分類の分布
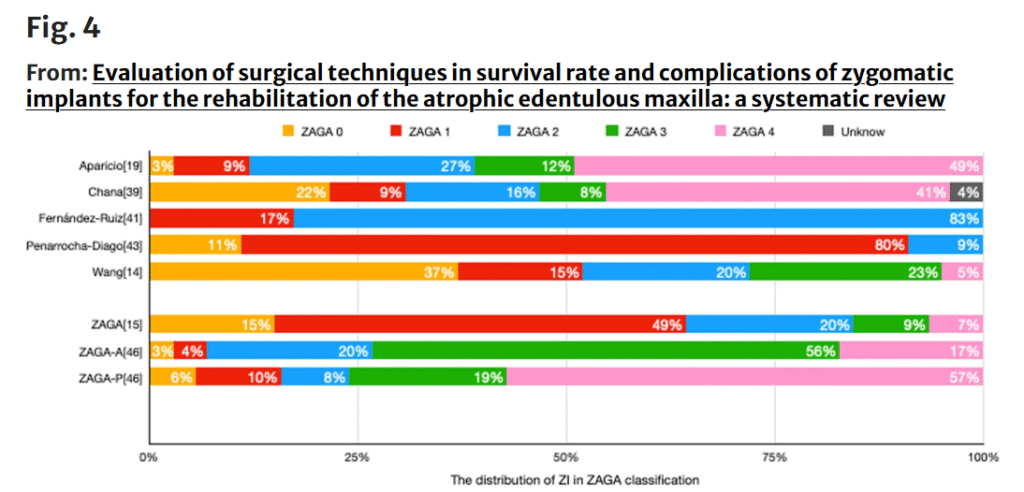
5件の研究が、ZIの位置分類をZAGA分類に従って報告している(Fig1)[14, 37, 39, 41, 43]。
Aparicioの初期研究:
200本のZIがZAGA 0〜4に分類:
ZAGA 0: 15%
ZAGA 1: 49%
ZAGA 2: 20.5%
ZAGA 3: 9%
ZAGA 4: 6.5%
最近のAparicio研究(Quadアプローチに適用):
前方(ZAGA-A):
ZAGA 0: 2.9%
ZAGA 1: 4.5%
ZAGA 2: 19.7%
ZAGA 3: 55.7%
ZAGA 4: 17.2%
後方(ZAGA-P):
ZAGA P-0: 5.7%
P-1: 10.2%
P-2: 8.2%
P-3: 18.4%
P-4: 57.4%
その他2件の研究:
Atalayら:全21本のZIのうち95%がintra-sinus、5%がextra-sinus[38]
Davoら:182本のZIで、
intra-sinus:5%
壁(type 1 & 2):52%
extra-sinus(type 3 & 4):42%[40](図4)
会員の皆様、質問がある場合はコメントを送信お願いします。